


Органы мочеотделения (organa urinaria) состоят из парных почек, вырабатывающих мочу, и мочевыводящих путей (почечных чашек; лоханок и мочеточников; непарного мочевого пузыря, в котором накапливается моча; мочеиспускательного канала, по которому моча выводится из организма).
Почки (ren (nephros))поддерживают гомеостаз в организме за счет освобождения крови от конечных продуктов обмена (мочевины, растворимых солей), избытка ряда органических веществ (глюкозы, аминокислот), излишней воды и чужеродных веществ.
Почки животных имеют разный тип строения. За основу классификации принято брать их исходную единицу, соответствующую фило- онтогенетически дольке почки – почечке. В почечке имеются 3 слоя – кора, промежуточная зона и мозговой слой.
В зависимости от степени и характера слияния слоев почек различают шесть типов почек:
Множественная раздельная почка состоит из большого числа маленьких, полностью обособленных долек – почечек. Она представляет собой конгломерат – почечник. Снаружи покрыты общей капсулой, что придает почке бобовидную форму. Этот тип характерен для китообразных, а так же для медведя и выдры.
Множественная компактная почка представляет собой переходную форму почек, где почечки срастаются друг с другом. Характерна для бегемота, ластоногих и носорога.
Бороздчатая многососочковая почка представляет собой частичное сращение крупных почечек, расположенных в один ряд. В результате на поверхности почек образуются глубокие борозды. Они являются наружными границами между почечками и придают почке бороздчатый вид, внутри многососочковый вид. Характерно для быка домашнего и хоботных животных.
Гладкая многососочковая почка результат дальнейшего слияния слоев почечек, после чего поверхность почки становится гладкой, а сосочки остаются обособленными друг от друга. Характерно для свиньи и человека.
Бороздчатая однососочковая почка но ее поверхности в виде борозд видны границы между почечками , сосочки которых объединяются в единое целое. Характерно для гиен.
Гладкая однососочковая почка – результат полного сращения почечек,расположенных в один ряд,такие почки имеют один общий сосочек, направленный в сторону лохаки. Характерно для большинства млекопитающих (лошадь, собака, мелкие жвачные).
У быка домашнего почки бороздчатые многососоч-ковые, доли почек неодинаковой ве-личины. На почках различают: два конца — краниальный — extremitas cranialis и каудальный — extremitas caudalis, два края — латеральный — margo lateralis и медиальный — margo medialis и две noвеpxнocmu — дорсальную — facies dorsalis и вентральную — facies ventralis. Каудальный ко-нец почки шире и толще краниального, ее латеральный край выпуклый, опущен вниз, а медиальный — прямой или слегка вогнутый и направлен дорсально; на меди-альном, вогнутом крае почки располагается почечная ямка fossa renalis; у быка домашнего эта ямка обшир-ная, является местом входа в почку сосудов и нервов и выхода из нее стебельков мочеточника.
Почка как паренхиматозный орган состоит из стромы и паренхимы. Строма представлена фиброзной капсулой — capsula fibrosa, покрывающей орган снару-жи. Она содержит гладкомышечные элементы. Поверх фиброзной капсулы лежит жировая капсула — capsula adiposa. Паренхима почки образует три слоя: мочеот-делительный — кору почки, мочеотводящий — мозговой слой и пограничный слой. Кора почки — cortex renis нахо-дится по периферии почки, окрашена в темно-красный цвет. Мозговой слой — medulla renis помещается в центре почки и имеет более светлую окраску. Пограничный слой — zona intermedia простирается между двумя предыду-щими зонами. Он имеет интенсивно красную окраску. Указанные слои образуют доли — lobi renis. Число долей варьирует у животных разных видов: 17-24 в бороздча-тых многососочковых почках быка домашнего, 10-12 — в гладких многососочковых почках свиньи, в гладких од-нососочковых почках лошади их 40-60 и собаки 12-17. Доли можно различить только по сегментарному располож-ению их радиальных кровеносных сосудов.
Cтруктурная единица паренхимы почки — нефрон. В последнем выделяют несколько отде-лов, различающихся своими морфофункциональными характеристиками: почечное тельце — corpuscula renis, представленное сосудистым клубочком — glomerula и его капсулой — capsula gtomeruli. Почечное тельце обес-печивает процесс избирательной фильтрации крови, в результате которого образуется первичная моча. Тельце имеет два полюса: сосудистый (в области приносящей и выносящей артериол) и мочевой (в области отхож-дения почечного канальца). Капсула клубочка имеет вид чаши, стенки которой образованы двумя листками — наружным и внутренним, разделенными полостью. Внутренний листок капсулы плотно срастается с много-численными капиллярами чудесной артериальной сети клубочка. Капилляры выстланы фенестрированным эн-дотелием. Между капиллярами расположена особая со-единительная ткань — мезангий. Мезангиальные клетки отростчатой формы: в их цитоплазме содержится боль-шое количество сократительных филаментов, благодаря этому они могут регулировать кровоток в клубочках.
Капсула клубочка связана короткой шейкой с проксимальным извитым канальцем — tubulus contortus рrохimalis. Последний переходит в короткий проксималь-ный прямой каналец — tubulus rectus proximalis, продолжа-ющийся в тонкий каналец — tubulus attenuatus. Далее сле-дует дистальный прямой каналец — tubulus rectus dtstalis, заканчивающийся дистальным извитым канальцем— tubulus contortus distalis. Тонкий и дистальный прямой канальцы образуют петлю нефрона. Нефроны открыва-ются в собирательные трубки, изливающие содержимое в сосочковый канал. Последний открываются на верши-не почечного сосочка — papilla renalis. Все сосочки верши-нами обращены в почечную ямку и свисают в обособ-ленные почечные чашечки — calices renales, имеющиеся на концах разветвленных стеблей мочеточника. Стебельки мочеточника в пределах почечной ямки соединяются в два крупных концевых хода. Последние сливаются друг с другом и впадают в мочеточник — ureter. Число сосочков варьирует от 18 до 22.
По особенностям топографии и строения нефроны отличаются друг от друга. Суперфициальные нефроны (около 1%) полностью лежат в коре почки; у промежу-точных корковых (интракортикальных) нефронов (их около 80%) петли спускаются в наружную зону мозгового- вещества; юкстагломерулярные — околомозговые (20%) — расположены в почке так, что их почечные тель-ца, проксимальные и дистальные части лежат на грани-це коры и мозгового вещества, а петли глубоко уходят в мозговое вещество.
Количество нефронов в почке животных коррелиру-ет с площадью наружной поверхности их тела и состав-ляет в обеих почках: у быка домашнего — 4 млн., у овцы — 1 млн., у свиньи — 1,4 млн, у кошки — 400 тыс.
Образование мочи складывается из следующих про-цессов: ультрафильтрации кровяной плазмы в почечных клубочках; реабсорбции веществ из фильтрационной жидкости (первичной мочи) в почечных канальцах; ту-булярной экскреции (активный процесс переноса раз-личных веществ из интерстициальной ткани в просвет почечных канальцев) и тубулярной секреции (образова-ние в эпителии почечных канальцев некоторых биоло-гически активных веществ).
Для почек характерно интенсивное и оригинальное кровоснабжение. В пограничной зоне органа расположены дуговые apmepuu и вены — аа. et vv. arcuatae, являющиеся ветвями междолевых артерий и вен — аа. et vv. interlobares, берущих начало от почечных apmеpuu и вены — а. et v. renales. От дуговых артерии в мо-чеотделительную зону отходят дольковые артерии — аа. lobulares. В свою очередь дольковые артерии продолжа-ются короткими внутридольковыми артериолами, пере-ходящими в приносящую apmepuoлy клубочка — arteriola glomerularis afferens. Последняя разделяется в почечном тельце на капилляры «чудесной артериальной сети — rete mirabile». Капилляры сливаясь, образуют выносящую ap-mepuoлy клубочка — arteriola glomerularis efferens. Часть внутридольковых артериол отдает агломерулярные вет-ви, обеспечивающие кортикальные структуры кровью во время остановки кровотока в клубочках (например, это может быть при слишком высоком или низком ар-териальном давлении). Выносящие артериолы образуют обширную сеть вокруг проксимальных извитых каналь-цев нефрона.
В мозговое вещество кровь поступает по собствен-ным прямым apmepuолам — arteriolae rectae, берущим на-чало от дуговых артерий. Кроме того, (при повышенном или пониженном давлении) она может сбрасываться по «ложным» артериолам, которые являются продолжени-ем эфферентных сосудов клубочков юкстагломеруляр-ных нефронов (шунтовой механизм).
Венозная кровь из коры поступает через прямые кор-тикальные венулы, впадающие в субкапсулярные ветви звездчатых венул — venulae stellatae. Последние переходят в радиальные дольковые, а далее — в дуговые вены. Ме-дуллярная кровь уносится по прямым венулам — venulae rectae в дуговые вены.
Эндокринная система почек участвует в регуляции кровяного давления посредством ренин-ан-гиотензиновой системы. Клетки юкстагломерулярно-го аппарата, располагающегося у сосудистого полюса почечного тельца. В ответ на снижение давления или объема крови они выделяют ренин, который повышает давление за счет сужения приносящих артериол клубоч-ка и стимуляции выделения альдостерона клубочковой зоной коры надпочечников.
Почки располагаются в брюшной полости под пояс-ницей, справа и слева от позвоночного столба и сравни-гельно плотно прикрепляются под вентральными мыш-цами поясницы. При этом рыхлая соединительнотканная капсула почек дает возможность (особенно при жизни) иногда довольно значительного их смещения (у собак на длину позвонка). Они могут даже смещаться при дыха-тельных движениях.
Почти у всех животных почки лежат асимметрично, т. е. на разном уровне, причем правая почка, как прави-ло, несколько краниальнее по сравнению с левой. Уровень расположения обеих почек под пояс-ницей у разных животных также неодинаков: они лежат (обе) то далее от таза, то ближе к нему. По этому при-знаку можно составить приблизительный ряд, располо-жив животных по степени смещения у них почек ближе к тазу: а)правая почка лежит почти целиком в подреберье (лошадь), б) лишь передний конец правой почки заходит в подреберье (собака), в) обе почки не заходят совсем в подреберья (свинья), г) левая почка доходит задним концом до пятого поясничного позвонка (бык домашний). Выступающая вперед правая почка обычно сильно вдается своим передним концом в хвостатый от-росток печени, где имеется глубокое почечное вдавлива-ние (кроме свиньи!).
У быка домашнего правая почка распола-гается в поясничной области от двенадцатого ребра до второго (третьего) поясничного позвонка. Дорсально она прилегает к большой поясничной мышце и правой ножке диафрагмы; ее передний конец находится в по-чечном вдавливании печени. Вентрально она граничит с поджелудочной железой, а также со слепой и ободочной кишками.
Левая почка подвешена на собственной брыжейке и перемещается вправо и влево на уровне второго-пятого поясничного позвонка. От длительного давления рубца на латеральной поверхности почки, ближе к ее передне-му концу, имеется рубцовое углубление.
ОСОБЕННОСТИ:
У лошади почки гладкие односо-сочковые. Обычно левая почка про-долговатая, бобовидная, а правая — сердцевидная. По-чечные ямки располагаются на медиальном крае и лучше заметны с вентральной стороны. Структура фиброзной и жировой капсул, мочеотделительной, пограничной и мочеотводящей зон в основном такая же, как у быка до-машнего. Дуговые сосуды хорошо видны, между ними помещаются почечные пирамиды — дольки. Правая почка выдвинута в правое подреберье до уровня шес-тнадцатого-пятнадцатого (четырнадцатого) ребра, со-прикасается с печенью. Кзади она простирается не далее второго поясничного позвонка, упираясь в основание слепой кишки. Левая почка размещается против перво-го-третьего поясничных позвонков. Передним концом она соприкасается с левой долей поджелудочной железы, а задним — с петлями тощей и малой ободочной киш-ки; латерально она граничит с основанием селезенки, а краниомедиально с левым надпочечником. Дорсаль-ной поверхностью обе почки прилегают к поясничным мышцам и ножкам диафрагмы, а вентрально прикрыты жировой капсулой и брюшиной. Между обеими почка-ми, помимо надпочечников и поясничной цистерны, проходят крупнейшие сосуды — аорта и каудальная по-лая вена.
У мелкого рогатого скота почки гладкие однососоч-ковые. У овцы правая почка лежит на уровне от первого до третьего поясничного позвонка.
У свиньи домашней почки гладкие многососочковые, бобовидной формы, покрыты фиброзной капсулой и почти полностью окружены жировой тканью. Продольный разрез показывает ясно слитую мочеотде-лительную зону и совершенно разделенный на сосочки мозговой слой. Почечные чашечки открываются прямо в почечную лоханку — pelvis renalis. Лежат почки в пояс-ничной области под первым-четвертым поясничными позвонками. Правая почка не соприкасается с печенью.
У собаки почки гладкие однососочковые. Форма их бобовидная. На продольном разрезе четко вы-ступают кора почки, мозговой и промежуточный слои. В выделительной зоне хорошо видны мозговые лучи, под-нимающиеся от оснований почечных пирамид. Общий сосочек гребневидной формы. В толщу переднего и зад-него концов почки тянутся концевые ходы. Почки лежат под первым-третьим поясничными позвонками. Правая почка соприкасается с печенью и образует на ней вдав-ливание.
Мочеточники — ureteres выходят из почечной ямки и направляются назад к тазу. Правый мочеточник вначале идет над брюшиной, недалеко от каудальной полой вены, затем он направля-ется вентрально от наружной и внутренней подвздош-ных артерий, пересекает их, вступает в тазовую полость и опускается вентрально к мочевому пузырю. Левый мо-четочник вначале находится справа от медианной плос-кости под правым мочеточником, а затем постепенно передвигается на левую сторону и идет вентрально от наружной и внутренней подвздошных артерий, пересе-кает их и вступает в таз.
У самцов мочеточники лежат в мочеполовой складке брюшины, на дорсальной стенке мочевого пузыря они сближаются и вблизи шейки впадают в его полость. У самок мочеточники помещаются в широкой маточной связке, подходят к мочевому пузырю сбоку матки. Прой-дя некоторое расстояние, приблизительно 3-5 см в тоще стенки мочевого пузыря, мочеточники открываются в его полость, образуя пузырный треугольник. Располо-жение концов мочеточников в стенке мочевого пузыря автоматически препятствует обратному поступлению мочи из мочевого пузыря в мочеточники даже при силь-ном переполнении его. Однако при продвижении мочи от почек мочеточники могут открываться даже при очень сильно наполненном мочевом пузыре.
Стенка мочеточника состоит из слизистой, мы-шечной и серозной оболочек. Покровный переходный эпителий слизистой оболочки непроницаем для воды и солей и способен изменять свою форму. В нем разли-чают базальную, промежуточную и покровную зоны. Собственная пластинка слизистой оболочки образова-на рыхлой соединительной тканью Толщина ее в сред-нем равна 60 мкм. Она без заметных границ переходит в подслизистую основу. В ней преобладают эластические волокна и встречаются отдельные лимфатические узел-ки. Собственная пластинка содержит слизистые моче-точниковые железы — gll. uretericae. Мышечная оболочка построена из двух продольных и одного циркулярного слоев гладких миоцитов. Снаружи мочеточники покры-ты серозной оболочкой.
Мочевой пузырь — vesica urinaria (cystis) имеет гру-шевидную форму, в незаполненном состоянии разме-ром приблизительно с кулак. Он лежит в тазовой полости над лонными костями, под мочеполовой складкой — у самцов, или под маткой и влагалищем — у самок.
На мочевом пузыре различают тело пузыря — corpus vesicae; суженную и направленную каудально шейку пу-зыря — cervix (collum) vesicae; округлую и обращенную в брюшную полость верхушку пузыря — vertex vesicae. Стен-ка мочевого пузыря состоит из слизистой, мышечной и серозной оболочек.
Слизистая оболочка пузыря довольно толстая, вы-стлана переходным эпителием; в опорожненном пу-зыре она собрана в многочисленные складки. Вверху около шейки пузыря, где проходят в его стенки кон-цы правого и левого мочеточников, видны маленькие валики мочеточников — columnae uretericae, ведущие к отверстиям мочеточников. От отверстий мочеточ-ников — ostium ureteris к шейке пузыря тянутся парные маленькие мочеточниковые складки — plicae uretericae, ограничивающие пузырный треугольник — trigonum vesicae.
Мышечная оболочка мочевого пузыря образует три слоя гладких мышечных волокон: наружный продольный слой — stratum longitudinale externum, средний кольцевой слой — stratum circulare и внутренний продольный слой — stratum longitudinale internum.
На шейке пузыря мышечные пучки формируют сфинктер пузыря — sphincter vesicae.
Серозная оболочка покрывает верхушку и тело мо-чевого пузыря. С вентральной поверхности тела пузы-ря она в виде средней пузырно-пупочной складки — plica vesicoumbilicalis media направляется к лонной кости, а от нее вперед до пупка. Кроме того, она образует две бо-ковые пузырно-пупочные складки — plica vesicoumbilicalis lateralis, идущие от боковых поверхностей тела пузыря до боковых стенок таза.
ОСОБЕННОСТИ:
У свиньи домашней мочеточнико-вые складки в пузыре двойные; пузырный треугольник вытянут в длину; мочевой пузырь значительно выступа-ет из таза в лонную область; средняя и боковые связки хорошо заметны.
У лошади мочевой пузырь лежит полностью в тазо-вой полости над лонными костями; серозная оболочка покрывает небольшую площадь мочевого пузыря; связ-ки развиты хорошо.
У собаки мочевой пузырь толстостенный, сильно вы-ступает в донную область, почти весь покрыт серозной оболочкой; связки развиты хорошо.
Мочеиспускательный канал — urethra начинается от шейки мо-чевого пузыря, тянется назад и открывается: у самок на вентральной стенке влагалища, образуя на границе меж-ду влагалищем и мочеполовым преддверием дивертикул уретры; у самцов — на головке полового члена. Стенка мочеиспускательного канала состоит из слизистой, мы-шечной и соединительнотканной оболочек.
studfiles.net
| Почки являются главным парным органом мочеобразования, относимым к мочевыделительной системе. Они имеют овальную форму с вдавлением на внутренней стороне, что придает им сходство с бобами. Консистенция почек плотная, цвет – красно-бурый.
Почки собак и кошек однососочковые, в отличие от почек многих других животных. Различить почечные доли можно только лишь по расположению магистральных сосудов. Каждая почка имеет краниальный (передний) и каудальный (задний) концы, причем последний из них более узкий, чем первый. Также имеются почечные края – латеральный (внешний), характеризующийся выпуклостью, и медиальный (внутренний), характеризующийся вогнутостью – наличием ворот почек, через которые в них проникают сосуды – почечная артерия, подводящая кровь к почке, почечная вена, выводящая кровь из почки, а также мочеточник, по которому образованная в почке моча стекает в мочевой пузырь.
Поверхностный слой почек образован фиброзной капсулой, жировой капсулой, а также расположенной с вентральной (обращенной вниз) поверхности серозной оболочкой. В самой почке имеется также несколько слоев – корковая зона, пограничная и мозговая зоны.
Через пограничную зону, расположенную между корковой и мозговой зонами осуществляется кровоснабжение почек – в ней проходят дуговые артерии и вены. Причем, первые, разделяясь на множество ветвей, формируют сосудистые клубочки, в которых происходит первичная фильтрация мочи, как в составной части нефрона – главной структурно-функциональной единице почки. Каждый сосудистый клубочек расположен в сосудистой капсуле. Первичная моча, отфильтрованная через стенки сосудов в сосудистом клубочке, попадает в извитой проксимальный почечный каналец и расположенные ниже его продолжения, в которых ее состав претерпевает различные изменения (см. ниже).
Извитой проксимальный почечный каналец переходит в прямой проксимальный почечный каналец, а затем – в тонкий каналец, прямой дистальный каналец и извитой дистальный каналец. Тонким и дистальным прямым канальцем формируется петля Генле. Все эти структуры вместе и образуют нефрон, начинающийся сосудистым клубочком и заканчивающийся петлей Генле и дистальным извитым почечным канальцем. Нефроны, как уже было сказано выше, представляют собой главные структурно-функциональные единицы почек, работа которых обеспечивает непрерывное протекание процессов фильтрации плазмы и образования сначала первичной, а затем – вторичной мочи.
Первичная моча образуется путем фильтрации плазмы в почечных клубочках. В норме эта жидкость не содержит эритроцитов и белка с большой молекулярной массой, так как прохождение этих элементов сквозь мембраны почечных клубочков невозможно. Первичная моча стекает в почечный каналец, стенки которого образованы эпителиальными клетками, через которые осуществляется активное обратное всасывание некоторых компонентов первичной мочи, изначально отфильтрованных в нее почечными клубочками, а также активная экскреция в просвет почечного канальца и секреция образуемых в его стенках веществ, которые являются в дальнейшем одними из компонентов вторичной мочи.
Так, через стенки канальцев всасывается большое количество воды и натрия, глюкозы и других углеводов, аминокислот и построенных из них белков. В то же время, в мочу экскретируются различные продукты обмена веществ, наравне с их прохождением через сосуды сосудистого клубочка или же в том случае, если их фильтрация в первичную мочу невозможна.
Концевой отдел нефрона соприкасается с собирательной трубкой, по которой моча течет в собирательные канальцы и, через сосочковые отверстия, в почечную лоханку. Поверхность собирательных трубок образована однослойной и цилиндрической (в различных отделах – разные типы тканей) эпителиальной тканью. В собирательных трубках происходит дальнейшее изменение состава мочи – всасывание воды и снижение рН.
Почечная лоханка, куда поступает вся отфильтрованная моча, покрыта с внутренней стороны слизистой оболочкой, состоящей из нескольких слоев, в том числе – эпителиального, собственно слизистого и подслизистого. В последнем из них имеются мышечные клетки, благодаря которым отчасти возможно сокращение лоханочной полости и вывод мочи через мочеточники в мочевой пузырь.
Благодаря работе почек обеспечивается удаление из организма продуктов обмена веществ, чужеродных соединений, в том числе – компонентов лекарственных препаратов, а также избытка воды и некоторых органических веществ. Так, через почки выводятся продукты обмена белков – мочевина, креатинин, мочевая кислота и другие соединения, имеющие в своем составе азот, продукты, образующиеся в результате неполного окисления веществ, относящихся к органическим, - молочная кислота (образующаяся в большом количестве при тяжелой мышечной работе), кетоновые и ацетоновые тела, а также – неорганические вещества, к которым относятся, в первую очередь, соли и вода.
Процессы образования мочи в почках регулируются многими механизмами, и на их протекание, аналогично, оказывают влияние различные процессы и показатели функционирования других систем органов и тканей. Так, скорость фильтрации плазмы в почечных клубочках и, соответственно, скорость образования первичной мочи напрямую зависят от кровяного давления в артериях и артериолах, по которым кровь подводится к сосудистым клубочкам для осуществления процессов ультрафильтрации.
Также велико и прямое влияние нервной системы, главным образом – симпатической ее части, иннервирующей кровеносные и лимфатические сосуды. Так, через симпатические нервы, идущие от симпатического ствола, может увеличиваться уровень реабсорбции в почечных канальцах многих органических и неорганических веществ, в том числе, углеводов, фосфатов, натрия и воды. Стимуляция синтеза ренина – физиологически активного вещества, оказывающего влияние на тонус кровеносных сосудов, также влияет на объемы фильтруемой в единицу времени плазмы.
Еще одним механизмом регуляции клубочковой фильтрации является повышение или понижение выработки антидиуретического гормона, синтезируемого в гипоталамо-гипофизарной системе. В целом, эндокринная регуляция (при помощи гормонов и гормоноподобных веществ) влияет на уровень проницаемости клеточных мембран почечных канальцев, уровень чувствительности рецепторов клеток к антидиуретическому гормону, скорость транспортировки ионов натрия и хлорид-ионов через мембраны клеток почечных канальцев, осмотическое давление мочи и уровень снабжения кровью различных почечных структур, что влияет и непосредственно на процессы ультрафильтрации в сосудистых клубочках, реабсорбции и секреции в почечных канальцах и выведение мочи по системе трубочек и канальцев в почечную лоханку, из которой моча по мочеточникам транспортируется в мочевой пузырь (а из последнего, впоследствии – через уретру выводится наружу).
Помимо выделительной функции почки обладают и рядом других функций, в том числе – эндокринной, обеспечивая постоянный синтез биологически активных веществ – гормонов. Наиболее важные из них – ренин, простогландины, эритропоэтин, витамин D. Ренин является протеолитическим (расщепляющим белки) ферментом, образование которого запускает каскад реакций, направленных на сужение сосудов, повышение выработки альдостерона (гормона, увеличивающего обратное всасывание натрия и выведение калия в почечных канальцах) и антидиуретического гормона, в результате чего происходит повышение кровяного давления и, соответственно, увеличение объема внеклеточной жидкости, что может быть необходимо при излишних ее потерях, обусловленных, например, различными заболеваниями с симптомами рвоты и диареи, или же при недостаточном поступлении жидкости в организм животного – при ограничении потребления им воды.
Простагландины, образующиеся в мозговом слое почек, напротив, являются веществами, расширяющими сосуды и увеличивающими выход натрия с мочой, за счет чего достигается понижение кровяного давления при избытке жидкости в организме, например, при излишнем потреблении воды животным или же ятрогенно вызванной гипергидратации (неправильный расчет количества вводимой внутривенно или подкожно жидкости с ее передозировкой, что может произойти при проведении инфузионной терапии без контроля лечащего ветеринарного врача).
Эритропоэтин, также синтезируемый почками, является важнейшим физиологически активным веществом, оказывающим прямое стимулирующее влияние на эритропоэз – выработку эритроцитов в красном костном мозге. Увеличение синтеза эритропоэтина происходит в качестве ответной реакции на уменьшение содержания кислорода в крови и, соответственно, ткани почек. В результате повышенного его синтеза увеличивается активность красного костного мозга с последующим увеличением содержания в крови эритроцитов, являющихся клетками, транспортирующими кислород в составе гемоглобина на своей поверхности к различным органам и тканям. Именно недостатком эритропоэтина и, соответственно, эритроцитов, объясняется анемия при хронических заболеваниях почек, в том числе – хронической почечной недостаточности, обусловливающей нарушение не только выделительной, но и эндокринной функций почек.
Синтез почками активной формы витамина D3, признанного, по результатам исследований, гормоноподобным веществом, из неактивной формы, образуемой в печени – еще одна важнейшая функция почек. Это биологически активное вещество является одним из главных регуляторов фосфорно-кальциевого обмена, влияя на количество всасывающегося в кишечнике кальция, количество кальция, выводимого в кровь в результате резорбции (рассасывания) костей, а также – количество кальция, удаляющегося через почки в составе мочи.
Также почки играют роль регуляторов кислотно-щелочного равновесия, поддержание которого необходимо для жизнедеятельности организма. Достижение выполнения этой функции обеспечивается вариабельностью показателя рН мочи (которая может быть как кислой, так и нейтральной или щелочной), за счет чего, удаляя или задерживая ионы водорода при образовании первичной и вторичной мочи, поддерживается определенный уровень рН крови, который должен постоянно находиться в очень узких границах – на уровне 7, 36.
Регуляция осмотического давления и объема крови также находится в области задач при образовании мочи в почечных клубочках и канальцах и физиологически активных веществ – в ткани почек. Это обеспечивается при помощи как описанных выше механизмов синтеза гормонов, влияющих на сосудистое сопротивление и объем крови, так и при помощи контроля центральной нервной системы, сигналы в которую поступают с многочисленных рецепторов, в том числе – волюморецепторов (рецепторов объема, реагирующих на давление притекающий к ним крови).
В свете всех функций почек их нормальная работа представляется крайне важной, так как влияет на множество показателей и функций организма – всех его систем органов и тканей. Нарушение выделительной функции почек, например, влечет за собой развитие интоксикации продуктами обмена веществ, которые в норме должны выводиться с мочой, заканчивающейся летальным исходом в течение, как правило, нескольких дней (24-72 часа – при полном прекращении образования и/или отведения мочи).
| Органы системы животного
|
www.vetmd.ru
Болезни почек. Клиника, диагностика и лечение у мелких домашних животных.
Анатомо-физиологические особенности строения почек у собак и кошек
Почки - парные органы, расположены в поясничной области под телами позвонков. У собаки почки однососочковые с гладкой поверхностью. Они составляют 0,5-0,71 % массы тела. У кошек почки короткие, толстые и округлые, имеют один сосок конической формы. Масса почек составляет 0,34 массы тела. На их поверхности наблюдаются борозды от вен.
Снаружи почка покрыта соединительнотканной оболочкой - капсулой почки. У кошек капсула фиброзная и очень плотная. На медиальном крае почки расположено углубление, называемое воротами почки. Через них проходят главные кровеносные сосуды, нервы, лимфатические сосуды и мочеточник. Из ворот ход ведет в расширенную полость - почечную лоханку, поверхность которой выстлана слизистой оболочкой с многослойным переходным эпителием.
На продольном разрезе почки видны два слоя с узкой полоской между ними. Наружную часть почки составляет гладкий, красновато-коричневый корковый, или мочеотделительный слой. Он отличается от беловато-серого мозгового вещества, которое тянется от внутренней стороны коры к воротам почки.
Гистологическими исследованиями установлено, что каждая почка состоит приблизительно из 1 млн нефронов, которые являются структурно- функциональными единицами почек. Особенностью строения почек собак и кошек являются очень длинные петли нефрона, чем объясняется выработка у этих животных концентрированной мочи.
Механизм образования мочи
Вся циркулирующая кровь проходит через почки за несколько минут. У свиньи массой 90-100 кг в течение суток через почки протекает до 1,5 тыс. л крови. Такой обильный кровоток обеспечивает интенсивный процесс образования мочи. Мочеобразование рассматривают как сложный процесс, состоящий из двух этапов: фильтрации и реабсорбции.
Клубочковая фильтрация. В капиллярах клубочков почечного тельца происходит фильтрация из плазмы крови воды со всеми растворенными в ней неорганическими веществами, имеющими низкую молекулярную массу. Эта жидкость поступает в капсулу почечного клубочка, а оттуда - в канальцы почек. По химическому составу она сходна с плазмой крови, но почти не содержит белков. Образующийся клубочковый фильтрат называют первичной мочой. Процессу фильтрации способствует высокое гидростатическое давление крови в капиллярах клубочков - 70-90 мм рт.ст. Более высокое гидростатическое давление в капиллярах клубочков по сравнению с давлением в капиллярах других областей организма связано с тем, что почечная артерия отходит от аорты, а приносящая артериола клубочков шире выносящей. Однако из указанной величины 70-90 мм рт. ст. следует вычесть показатели онкотического давления белков плазмы, препятствующего фильтрации, и величину давления жидкости, находящейся в полости клубочка. Вместе обе величины составляют 35-40 мм рт. ст. Следовательно, величина фильтрационного давления в действительности составляет 30-40 мм рт. ст. Фильтрация мочи прекращается, если артериальное давление крови ниже критической величины - 30 мм рт. ст.
Канальцевая реабсорбция. В почечных канальцах происходит обра всасывание (реабсорбция) из первичной мочи в кровь воды, глюкозы, части солей и небольшого количества мочевины. Образуется конечная, вторичная моча, которая по своему составу резко отличается от первичной. В ней нет глюкозы, аминокислот, некоторых солей и резко повышена концентрация мочевины. За сутки в почках образуется 2-2,5 л первичной мочи на 1 кг живой массы. Благодаря обратному всасыванию в канал воды и многих растворенных в ней веществ за сутки почками выделяется конечной мочи около 1% объема первичной мочи.
Обратное всасывание может происходить активно или пассивно. Активная реабсорбция осуществляется благодаря деятельности эпителия почечных1 канальцев при участии специальных ферментов. Активно реабсорбируются глюкоза, аминокислоты, фосфаты, соли натрия. Эти вещества полностью всасываются в канальцах и в конечной моче отсутствуют. За счет акта реабсорбции возможно обратное поступление веществ из мочи в кровь , в том случае, когда их концентрация в крови равна концентрации в жидкости канальцев или выше.
Пассивная реабсорбция происходит без затраты энергии за счет диффузии и осмоса. Большая роль в этом процессе принадлежит разнице онкотического и гидростатического давления в капиллярах канальцев. За счет пассивной реабсорбции осуществляется обратное всасывание воды, хлоридов, мочевины. Удаляемые вещества проходят через стенку канальцев только тогда, когда концентрация их в просвете достигает определенной пороговой величины. Пассивной реабсорбции подвергаются вещества, которые выводятся из организма и всегда встречаются в моче. Среди них наибольшее значение имеет конечный продукт азотистого обмена - мочевина, которая реабсорбируется в незначительном количестве.
Заболевания мочевых органов, в зависимости от локализации поражения (почки, мочевыводящие пути или почки и мочевыводящие пути) могут иметь симптомы, требующие применения различных методов исследования и лечения. Путем последовательного изучения случая должны быть найдены, ответы на следующие вопросы:
Из-за больших резервных возможностей почек заболевание долгое время протекает без клинических проявлений. Только после того, как пораженными окажутся 66-75% функциональных элементов почек, обнаруживаются симптомы почечной недостаточности. Поэтому хронические заболевания почек встречаются несравнимо чаще, чем острые.
Почки часто становятся объектом вторичного поражения при системных заболеваниях, таких как инфекции, шок, иммунные заболевания или заболевания органов. Так как заболевания почек отражаются на большинстве функций организма, большое значение для диагностики приобретают лабораторные исследования.
Ведущие симптомы заболевания почек: уремический синдром, анурия, олигурия, полидипсия, полиурия, протеинурия, цилиндрурия, уменьшение почек, неровные контуры почки, боль при пальпации, увеличение почек, анемия.
Сопутствующие симптомы заболеваний мочевых органов: анорексия, рвота, понос, неприятный запах изо рта, слабость, снижение физической активности, истощение, повышенная жажда и мочеотделение, обезвоживание, болезненные ощущения в околопоясничной области, тенезмы, вылизывание вульвы или полового члена, повышенная температура, анемия, обызвествление тканей, ослабление иммунитета, эпилептические припадки, гипертензия, отеки, скопление жидкости в серозныхполостях. Патологические изменения мочеиспускания
Количество. Определение суточного количества мочи (диуреза) является ценным показателем выделительной функции почек и водного обмена. Диурез собаки в норме составляет 24-41 мл/кг в сутки. Полиурия - отделение повышенного количества (60-100 мл/кг-массы тела в сутки) мочи часто становится причиной полидипсии (патологически повышенной жажды) и связано с низким удельным весом мочи. Полиурия отмечается при приеме большого количества жидкости, рассасывании транссудатов и экссудатов, отеков, при сахарном и несахарном диабете, хронических заболеваниях сердца, при нервном возбуждении.
Патогенез полиурии: поражения канальцев и разрушение нефронов повышают скорость протекания первичного фильтрата и уменьшают таким образом обратное всасывание воды и электролитов. Поражение собирательных трубочек снижает воздействие антидиуретического гормона. Остающиеся в просветах канальцев осмотически активные субстанции оказывают вторичный диуретический эффект. Полиурия может независимо от уровня мочевины в сыворотке крови зачастую выступать в качестве раннего симптома почечной недостаточности.
Олигурия - выделение малого количества мочи (< 6 мл/кг массы тела в сутки) может быть связана с недостаточной гидратацией организма, повышенным потоотделением, при лихорадке, рвоте, поносе, гипотензии, токсикозах, недостаточности кровообращения, почечной недостаточности, заболевании почек, некоторых инфекционных заболеваниях (лептоспироз и др. ).
Анурия - полное прекращение поступления мочи в мочевой пузырь.
В отличие от острой задержки мочеиспускания при анурии мочевой пузырь пуст; моча не выделяется почками, или не поступает в мочевой пузырь из-за препятствия по ходу верхних мочевых путей. В зависимости от причины различают преренальную, ренальную и постренальную анурию Преренальная анурия возникает вследствие прекращения или недостаточного притока крови к почке, например при шоке, выраженной сердечной недостаточности, при периферических отеках, задержки жидкости в тканях. Ренальная анурия обусловлена заболеванием или травмой почек со значительным повреждением почечной паренхимы. Постренальная анурия является следствием нарушения оттока мочи при обтурации или сдавлении нижних мочевых путей.
Поллакиурия - учащенное мочеиспускание, в основе которого лежит: повышенная в результате воспалительного процесса чувствительность слизистой оболочки стенок мочевого пузыря и задней части уретры. Это симптом разнообразных патологических состояний (простатит, цистит, уретрит, вагинит), а также наблюдается при переохлаждении, при сильном волнении.
Дизурия - болезненное, затрудненное и учащенное мочеиспускание может отмечаться при остром цистите, опухоли, камнях мочевого пузыря, остром простатите, гиперплазии и раке предстательной железы. Наиболее частым проявлением дизурии служит странгурия - мочеиспускание небольшими порциями вследствие резкого его затруднения, которое сопровождается болями, ложными позывами.
Ишурия - задержка мочеиспускания в связи с невозможностьк опорожнения мочевого пузыря, несмотря на наличие в нем мочи. Часто причиной ишурии являются механические препятствия (гиперплазия, опухоль или абсцесс предстательной железы, камни и опухоль мочевого пузыря, сужение уретры в результате воспалительного процесса или травмы и т.д.).
Исследование мочи
Моча - биологическая жидкость, вырабатываемая почками и выделяющаяся по мочевым путям. С мочой из организма удаляются конечные продукты обмена, лекарства и другие чужеродные вещества Исследование мочи позволяет установить заболевания почек и нарушения их функции, а также некоторые изменения обмена веществ, не связанные с поражением других органов. Поэтому оно является обязательным при обследовании больного.
Физические свойства мочи
Цвет мочи в норме от соломенно-желтого до насыщенного желтого и зависит от присутствия пигментов урохрома, уробилина, урозеина и др. Изменение цвета мочи наблюдается при патологии печени, гемолитических процессах при выделении более концентрированной мочи (при поносе, рвоте токсикозах, лихорадке). Слабоокрашенная моча отмечается при выраженной недостаточности концентрационной способности почек (относительная плотность менее 1010), при полиурии. Цвет мочи при билирубинурии - от ярко-желтого до коричневого (при взбалтывании появляется желтая пена), при уробилинурии - янтарный, красновато-желтый, при гематурии - красный или бурый. Некоторые лекарства и пищевые продукты меняют цвет мочи: она становится красной после включения в рацион свеклы и приема амидопирина, ярко-желтой после приема рибофлавина, тетрациклина.
Нормальная моча почти полностью прозрачна. Мутность ее может быть обусловлена обилием форменных элементов, микробов, выпадением солей, слизью.
Реакция мочи (рН). У собак, питающихся мясом, реакция мочи кислая, а у находящихся на безмясной пище - щелочная. У кошек реакция мочи слабощелочная (рН 7,5). Моча кислой реакции выделяется при сахарном диабете, выраженной недостаточности почек, мочекаменной болезни (оксалатурии).
Относительная плотность (удельный вес) мочи собаки колеблется в пределах 1,016-1,060 (в среднем 1,025), у кошек - в среднем 1,055 и зависит от обмена веществ, содержания в пище белка и солей, количества выпитой жидкости, потоотделения. Заболевания почек, при которых нарушается их способность к концентрированию мочи (хронический нефрит, нефросклероз) приводят к уменьшению ее плотности, внепочечная потеря жидкости - к увеличению. Наиболее высокая плотность мочи наблюдается при гликозурии у больных сахарным диабетом.
Химический состав мочи
Белок. В норме у собак и кошек количество белка в моче находится в пределах 0-0,03 г/л. Протеинурия является наиболее чутким индикатором нефропатии. Следует различать ренальную или собственно протеинурию (белок поступает из нефрона) и ложную или постренальную протеинурию, при которой белки поступают вследствие кровотечений в мочевыводящих путях или образования иммуноглобулина. Ложная протеинурия возникает при воспалениях мочевых путей, предстательной железы или матки. Отличить настоящую протеинурию от ложной можно с помощью центрифугирования и исследования мочевого осадка. Легкая форма протеинурии и большой осадок свидетельствуют о ложной протеинурии как заболевании мочевыводящих путей, большое количество белка и небольшой осадок указывают на наличие заболевания почек. Присутствие гиалиновых цилиндров подтверждает ренальное происхождение протеинурии. Временная протеинурия легкой степени может быть вызвана физиологическими или экстраренальными причинами (большие нагрузки, сердечная недостаточность, гипертермия, анемия, переохлаждение, аллергия, применение пенициллина, сульфаниламидов, ожоги, обезвоживание). Выраженная протеинурия наблюдается при гломерулонефрите (остром и хроническом), амилоидозе, нефротическом синдроме, пиелонефрите, опухолях, гидронефрозе, иммунных заболеваниях. Оценку протеинурии следует проводить с учетом клинических симптомов (скопление жидкости, отеки) и остальных лабораторных показателей.
Глюкоза в нормальной моче не определяется принятыми в клинических лабораториях методами исследований. Гликозурия может быть физиологической и патологической. Физиологическая гликозурия наблюдается при введении с кормом большого количества углеводов. Патологическая гликозурия может быть почечной и внепочечной. Почечная гликозурия обусловлена нарушением реабсорбции глюкозы в канальцах нефронов, причем уровень глюкозы в крови нормальный или несколько понижен. Она наблюдается при хроническом нефрите, острой недостаточности почек. Патологическая внепочечная гликозурия обусловлена чаще всего нарушением обмена веществ и возникает при сахарном диабете, тиреотоксикозе, передозировке кортизона, травме центральной нервной системы. При сахарном диабете следует определить количество глюкозы в суточном объеме мочи.
Билирубин в норме в моче отсутствует, появляется при желтухе (паренхиматозной, механической, гемолитической)
Микроскопичесое исследование осадка мочи.
Лейкоциты могут встречаться в норме до 10 в поле зрения микроскопа. Появление их в большом количестве (более 20 в поле зрения) свидетельствует о воспалительном процессе в мочевых органах (пиурия), но не указывает на место воспаления. Пиурия вызывается воспалениями в почках, мочевом пузыре, уретре, реже в почечной лоханке. Инфицированные выделения из предстательной железы, влагалища или матки также могут становиться причиной пиурии. Локализацию воспалительного процесса выявляют по наличию других форменных элементов с учетом клинических проявлений.
Эритроциты. В норме могут встречаться неизмененные единичные в поле зрения микроскопа эритроциты. Выделение крови с мочой - гематурия. Если наличие крови в моче определяется невооруженным глазом, говорят о макрогематурии; если эритроциты обнаруживаются только при исследовании под микроскопом - микрогематурии. Различают почечную и внепочечную гематурию. Почечная гематурия отмечается при опухолях и туберкулезе почки, гломерулонефрите, пиелонефрите, нефролитиазе. При почечной гематурии эритроциты будут малоизмененные и выщелоченные. Внепочечная гематурия появляется при воспалительных процессах в мочевых путях и при их травмировании. При этом выявляются неизмененные эритроциты. Кроме того, гематурия может быть результатом нарушения свертываемости крови при болезнях печени, крови, при передозировке антикоагулянтов; застойная гематурия - при декомпенсации деятельности сердца, которая с улучшением его функции исчезает.
Цилиндры - это белковые выделения дистальной части мочевых канальцев цилиндрической формы, количество которых увеличивается при повреждениях канальцев и протеинурии. Мочевые цилиндры не содержатся в щелочной моче. Ни количество, ни вид мочевых цилиндров не свидетельствуют о степени тяжести заболевания и не являются специфическими для какого-либо вида поражения почек. Если мочевые цилиндры не наблюдаются, это не может означать отсутствия заболевания почек. Цилиндры легче выявляются в первой утренней моче.
Гиалиновые цилиндры - белковые слепки канальцев нефронов наблюдаются в моче при всех заболеваниях почек, при обезвоживании и протеинурии, но количество их не зависит от тяжести патологического процесса. В нормальной моче встречаются единичные гиалиновые цилиндры в препарате.
Зернистые цилиндры образуются из зернисто-перерожденных клеток эпителия почек. Встречаются при некрозе канальцев, всех острых и хронических заболеваниях почек.
Эпителиальные цилиндры образуются из эпителия канальцев нефронов. Появляются в моче при различных заболеваниях почек.
Буропигментированные цилиндры - это зернистые или эпителиальные цилиндры, пигментированные гемосидерином. Встречаются при гломерулонефрите
Эритроцитарные цилиндры состоят из эритроцитов и встречаются при гломерулонефрите.
Лейкоцитарные цилиндры состоят из лейкоцитов и образуются при гнойном процессе в почках - пиелонефрите.
Жирно-зернистые цилиндры встречаются в моче при нефротической форме хронического гломерулонефрита, липоидном нефрозе.
Восковидные цилиндры свидетельствуют о тяжелом поражении почек и, по-видимому, являются следствием качественного изменения белка.
Гиалиново-капельные цилиндры состоят из капель гиалина и являются следствием его необратимых изменений. Наблюдаются при далеко зашедших патологических процессах в почках (хроническом гломерулонефрите, нефротическом синдроме).
Эпителий. В норме в осадке мочи обнаруживаются единичные клетки эпителия мочевого пузыря. При различных заболеваниях мочевой системы могут появляться эпителиоциты мочеиспускательного канала, мочевого пузыря, почечной лоханки и мочеточника, канальцев нефронов, предстательной железы в значительном количестве и с разной степенью дистрофии.
Бактерии. Наличие бактерий является нормальным для мочи, взятой при спонтанном мочеиспускании или с помощью катетера. Решающим является количество бактерий, которое опять-таки зависит от способа взятия мочи и от пола животного. С помощью количественной оценки культуры бактерий, высеянной из мочи, можно установить концентрацию бактерий. Отклонением от нормы является 100000 бакт./мл в моче, взятой при спонтанном мочеиспускании, подозрения вызывают 1000-10000 бакт./мл в моче, взятой при спонтанном мочеиспускании или с помощью катетера. У сук количество бактерий от 10000 до 100000 бакт./мл может быть нормой. В нативном препарате 1 бактерия в масляном иммерсионном поле зрения соответствует 10000 бакт./мл. При центрифугировании с частотой вращения ниже 3000 об/мин бактерии почти не осаждаются. О наличии инфекции мочевыводящих путей могут сигнализировать одновременно встречающиеся бактериурия, гематурия и пиурия.
Неорганизованный осадок мочи состоит из различных солей. К элементам осадка кислой мочи относят мочевую кислоту и аморфные ураты, щелочной - аморфные фосфаты, трипельфосфаты. Кислый мочекислый аммоний, оксалаты, нейтральные фосфаты и карбонат кальция могут встречаться как в кислой, так и в щелочной моче
Болезни почек
Гломерулонефрит - воспаление почечных клубочков, в меньшей степени канальцев, сопровождающееся нарушениями кровообращения в почках с задержкой в организме воды и соли, нередко развитием артериальной гипертензии. Различают острый и хронический гломерулонефрит. Заболевание может развиваться как самостоятельное (первичный гломерулонефрит) и в связи с другим системным заболеванием (вторичный гломерулонефрит).
Гломерулонефрит острый - острое диффузное иммунное воспаление почечных клубочков.
Этиология и патогенез. Наряду со стрептококковой инфекцией (нефритогенный бета-гемолитический стрептококк) существенную роль в этиологии острого гломерулонефрита играют и другие инфекционные и инвазионные заболевания (чума, парвовирусный энтерит, инфекционный гепатит, лептоспироз, бабезиоз). Острый гломелуронефрит часто связан с сенсибилизацией к лекарствам (сульфаниламиды, антибиотики, нестероидные противовоспалительные средства), пищевым продуктам, пыльце растений. Заболевание может быть спровоцировано вакцинацией, контактом с органическими растворителями. Охлаждение - важный пусковой фактор острого гломелуронефрита, нередко имеющий самостоятельное значение.
Морфологически обнаруживается картина диффузного иммунокомплексного воспаления клубочков с пролиферацией мезангиальных и эндотелиальных клеток, экссудацией в полость капсулы клубочков лейкоцитов, эритроцитов, фибрина.
Патогенез гломерулонефрита в настоящее время связывают с иммунными нарушениями. В ответ на попадание в организм инфекции к антигенам стрептококка появляются антитела, которые, соединяясь со стрептококковым антигеном, образуют иммунные комплексы, активирующие комплемент. Эти комплексы вначале циркулируют в сосудистом русле, а затем откладываются на наружной поверхности базальной мембраны клубочковых капилляров, а также в мезангии клубочков.
Кроме антигенов бактериального происхождения, в образовании иммунных комплексов могут принимать участие и другие экзогенные антигены (лекарственные препараты, чужеродные белки и пр.) Иммунные комплексы фиксируются на базальной мембране в виде отдельных глыбок.
Фактором, непосредственно вызывающим клубочковое поражение, является комплемент: продукты его расщепления вызывают локальные изменения стенки капилляров, повышают ее проницаемость. К местам отложения иммунных комплексов и комплемента устремляются нейтрофилы, лизосомные ферменты которых усиливают повреждение эндотелия и базальной мембраны, отделяя их друг от друга. Наблюдается пролиферация клеток мезангия и эндотелия, что способствует элиминации иммунных комплексов из организма. Если этот процесс оказывается достаточно эффективным, то наступает выздоровление. В случае, если иммунных комплексов много и базальная мембрана существенно повреждается, то выраженная мезангиальная реакция будет приводить к хронизации процесса и развитию неблагоприятного варианта болезни.
С задержкой натрия и воды за счет развивающегося снижения клубочковой фильтрации и с повышением капиллярной проницаемости связан патогенез симптомов острого гломелуронефрита: отеков, гематурии, протеинурии, объем-, натрийзависимой гипертензии. Иногда наблюдаются и экстраренальные проявления иммунной активности: васкулиты, серозный миокардит.
Клиническая картина складывается из сочетания почечных симптомов с симптомами поражения сердечно-сосудистой, легочной и центральной нервной системы. Острый гломелуронефрит развивается спустя 2-3 недели после перенесенного инфекционного заболевания, вакцинации, тонзиллита, фарингита. Клинически у таких животных отмечают повышенную температуру, бурную рвоту. Внезапное повышение АД сочетается с макрогематурией (моча в виде «мясных помоев»), отеками, олигурией. Гипертензия обычно сопровождается брадикардией и синусовой аритмией. Нередко отмечается болезненность мускулатуры спины при надавливании пальцами, преходящие парезы тазовых конечностей, желание лежать на холодном месте, выгибание дугой спины. Олигурия может быть выраженной вплоть до анурии с развитием преходящей острой почечной недостаточности. Остро развивающаяся гиперволемическая гипертензия, нередко ассоциированная с серозным миокардитом? часто осложняется эклампсией, сердечной недостаточностью. К ранним признакам последней относятся появление тахикардии, ритма галопа, расширение полостей сердца. Нарушение кровообращения чаще развивается в малом круге (сердечная астма, интерстициальный отек легких). Острый гломерулонефрит длится не более двух недель и нередко заканчивается летально.
При гломерулонефрите развивается гипоальбуминемия из-за персистирующей протеинурии. При падении уровня альбумина ниже 15 г/л начинается развитие асцитов, гидроторакса и подкожных отеков. Эти симптомы также зависят от степени гипертензии. Из-за нее и сниженного осмотического давления из крови удаляется жидкость, что снижает общий объем крови и стимулирует механизм ренин-ангиотензин-альдостерон, который, наоборот, увеличивает задержку натрия и воды.
Диагноз острого гломерулонефрита должен быть заподозрен при внезапном развитии олигурии, отеков и артериальной гипертензии у молодых животных вскоре после перенесенного инфекционного заболевания, тонзилита, фарингита, вакцинации. Решающее значение имеет лабораторное исследование крови и мочи. У большинства больных отмечается умеренная нормохромная анемия, значительное увеличение СОЭ, нейтрофилез со сдигом влево, значительное увеличение показателей мочевины и креатинина в сыворотке крови. При исследовании мочи отмечают повышенное содержание эритроцитов (преимущественно выщелоченных), пиурию и бактериурию, наличие всех видов мочевых цилиндров. Протеинурия обычно невелика, однако при циклическом и затянувшемся остром гломерулонефрите она может достигать 10 г/л.
Дифференциальная диагностика. Симптомы острого гломерулонефрита не являются специфичными, в связи с чем при постановке диагноза необходимо дифференцировать острый гломерулонефрит от ряда сходно проявляющихся заболеваний. Острый гломерулонефрит необходимо отличать от хронического гломерулонефрита. Это не представляет сложностей при четком остром начале острого гломерулонефрита и последующем полном обратном развитии симптомов. Чаще всего диагностика осложняется при отсутствии острого начала, а также при длительном сохранении отдельных признаков болезни (прежде всего мочевого синдрома). Трудно дифференцировать острый гломерулонефрит от пиелонефрита вследствие наличия лейкоцитурии при обоих заболеваниях. Однако ОГН сопровождается более массивной протеинурией и в ряде случаев отеками. ОГН необходимо дифференцировать от хронических диффузных заболеваний соединительной ткани, при которых гломерулонефрит представляется как одно из проявлений болезни. Эта ситуация обычно возникает при выраженности мочевого, гипертензивного и отечного синдромов и недостаточной четкости других симптомов заболевания, чаще при системной красной волчанке. При подозрении на лептоспироз серологически исследуют сыворотку крови, но не ранее 7-12 дня заболевания.
Лечение. Животному предоставляют полный покой. Назначают диету с ограничением соли, что помогает уменьшить накопление воды и гипертензию, а в случае почечной недостаточности - белка. Ограничивают потребление жидкости. Общее количество потребленной жидкости за сутки должно равняться объему выделенной за предыдущие сутки мочи плюс 7-10 мл/кг/сутки. Курс антибактериальной терапии следует проводить лишь в том случае, если связь ОГН с инфекцией достоверно установлена и с момента начала заболевания прошло не более 3 нед. Обычно назначают полусинтетические пенициллины в общепринятых дозировках. Мочегонные средства назначают лишь при задержке жидкости, повышении АД и появлении сердечной недостаточности. Наиболее эффективен фуросемид. Для стимуляции диуреза применяют верошпирон, эуфиллин 2?4% раствор 5- 10 мл в 10-20 мл 20-40% раствора глюкозы внутривенно 1-2 раза в сутки. Во избежание гипокалиемии применяют препараты калия. Показано назначение глюкокортикостероидов (преднизолон) в течение 1- 1,5 мес в виде монотерапии или в сочетании с гепарином. Гепарин обладает широким спектром действия: улучшает микроциркуляцию в почках, оказывает противовоспалительное и умеренное иммуносупрессивное влияние. В случаях выраженной олигоурии внутривенно капельно вводят маннит и реополиглюкин. При почечной колике применяют спазмолитики и анальгетики (баралгин, но-шпа, анальгин). При приступах эклампсии показано применение магния сульфата 25% раствора, реланиума, папаверина 2% раствора, эуфиллина 2,4 % раствора внутривенно.
Прогноз при остром гломерулонефрите благоприятен при условии своевременно начатого лечения. Большинство симптомов исчезает при лечении спустя 1-2 мес, и постепенно наступает выздоровление. В исключительных случаях возможен летальный исход в связи с кровоизлиянием в мозг или острой сердечной недостаточностью. Необходимо помнить, что наиболее подходящее лечение каждом отдельном случае проводим непосредственно ветеринарный врач.
Гломерулонефрит хронический (ХГН) - хроническое диффузное иммуновоспалительное поражение клубочков, прогрессирующее и переходящее на всю почечную паренхиму, в результате чего развивается нефросклероз и почечная недостаточность. ХГН может быть самостоятельным заболеванием или одним из проявлений какого-либо другого (например, инфекционного эндокардита, системной красной волчанки). В последнем случае может создаться трудная для правильной диагностики ситуация, когда поражение почек выступает на первый план в картине болезни при отсутствии или минимальной выраженности других признаков системного заболевания. В то же время присоединение почечной патологии может сгладить ранее яркую картину основного заболевания. Эти ситуации могут быть обозначены как «нефритические маски» различных заболеваний. ХГН в 10-20% случаев развивается как исход ОГН при прогрессирующем течении заболевания.
Этиология. Этиологические факторы могут быть такие же, как и при ОГН, - инфекционные (бактериальные, вирусные, паразитарные), а также некоторые неинфекционные агенты.
Патогенез. Отмечают два возможных механизма поражения почек: иммунокомплексный и антительный. Иммунокомплексный механизм при ХГН аналогичен описанному при ОГН. ХГН развивается в тех случаях, когда гиперплазия эндотелия и мезангиальных клеток оказывается недостаточной и иммунные комплексы не удаляются из почки, что приводит к хроническому течению воспалительного процесса. Развитие ХГН обусловливается также и антительным механизмом: в ответ на внедрение в организм различных антигенов иммунокомпетентная система вырабатывает антитела, тропные к базальной мембране капилляров, которые фиксируются на ее поверхности. Происходит повреждение мембраны, и ее антигены становятся чужеродными для организма, в результате чего вырабатываются аутоантитела, которые также фиксируются на базальной мембране. Комплемент оседает на мембране в зоне локализации комплекса аутоантиген-аутоантитело. Далее происходит миграция нейтрофилов к базальной мембране. При разрушении нейтрофилов выделяются лизосомные ферменты, усиливающие повреждение мембраны. Одновременно происходит активация свертывающей системы, что усиливает коагулирующую активность и отложение фибрина в зоне расположения антигена и антитела. Выделение тромбоцитами, фиксированными в месте повреждения мембраны, вазоактивных веществ усиливает процессы воспаления. Хроническое течение процесса обусловливается постоянной выработкой аутоантител к антигенам базальной мембраны капилляров. Кроме иммунных механизмов, в процессе прогрессирования ХГН принимают участие и неиммунные механизмы, среди которых следует упомянуть повреждающее действие протеинурии на клубочки канальцев, снижение синтеза простагландинов (ухудшающее почечную гемодинамику), артериальную гипертензию (ускоряющую развитие почечной недостаточности), нефротоксическое действие гиперлипидемии. Длительный воспалительный процесс, текущий волнообразно (с периодами ремиссий и обострений), приводит в конце концов к склерозу, гиалинозу, запустеванию клубочков и развитию хронической почечной недостаточности. Развитие недостаточности почечных клубочков и канальцев приводит к потере концентрационной способности почек. С утратой почками способности выделять мочу постоянного удельного веса появляется полиурия, которая в конечном итоге приводит к дегидратации организма. Поврежденные клубочки уже меньше экскретируют азотистые шлаки, а измененные канальцы меньше реабсорбируют натрий. Из-за большой потери натрия появляются жажда и ацидоз. У собак массой 30-40 кг ежедневная потеря натрия может составлять 1-3 г (соответственно 2,5-7,5 г поваренной соли).
Симптомы болезни выражены слабее, чем при ОГН. Отмечают полидипсию, полиурию и сильную дегидратацию. Почки уменьшены в размерах, уплотнены и бугристы (сморщенная почка - нефросклероз). При прогрессировании склероза почечных клубочков еще больше затрудняется экскреция азотистых шлаков из организма, нарушается реабсорбция кальция и снижается его уровень в плазме. Для поддержания кальциевого баланса происходит вымывание его из костей скелета. Накопление мочевины и продукта ее разложения - аммиака в крови обусловливает хроническое отравление организма с преимущественным поражением нервной системы - уремия. У животного отмечают зловонный аммиачный запах из пасти, апатию, анемию, уменьшение эластичности кожи, рвоту и стойкий понос (гастроэнтерит), остеодистрофию (первый признак - резинообразная консистенция нижней челюсти). Цилиндрурия носит неустойчивый характер. В конечной стадии наблюдают рвоту с кровью, профузный понос, подергивание мышц и тонико-клонические судороги. ХГН протекает длительно, периоды обострений чередуются с временными ослаблениями симптомов.
Диагноз. Хронический гломерулонефрит диагностируют в определенной последовательности:
Опорными признаками при постановке диагноза ХГН являются: стабильно наблюдавшийся мочевой синдром; длительность заболевания - несколько месяцев; отсутствие причин, могущих обусловить появление мочевого синдрома; при наличии артериальной гипертензии и отечного синдрома - исключение прочих причин, их вызывающих.
Наиболее сложно разграничить острый и хронический гломерулонефрит. Диагноз ОГН делает вероятным острое начало заболевания с появлением мочевого синдрома, артериальной гипертензии и отеков. Однако такая клиническая симптоматика может быть и при обострении ХГН, и тогда ХГН можно принять за начало ОГН. Вопрос о диагнозе решается только при динамическом наблюдении за больным; полное исчезновение симптомов свидетельствует в пользу ОГН, сохранение симптомов - в пользу ХГН.
Лечение. Рекомендуется частое кормление и низкобелковая диета с повышенным содержанием поваренной соли. Устраняют очаги хронической инфекции (больные зубы, пиометру и др.). Различают патогенетическую и симптоматическую терапию. Патогенетическая терапия включает применение иммуносупрессивных препаратов. Монотерапия глюкокортикостероидами (преднизолон) в дозе 1мг/кг в течение 2мес. С последующим медленным снижением до поддерживающей дозы рекомендуется на первом году болезни или при рецидивирующем течении нефротического синдрома без гиперволемии. Другими иммуносупрессивными препаратами являются цитостатики, которые назначают по следующим показаниям: неэффективность кортикостероидов; наличие осложнений кортикостероидной терапии; нефриты при системных заболеваниях, когда кортикостероиды недостаточно эффективны и др. Используют азатиоприн, циклофосфан, хлорбутин. Препарат принимают в течение 6 мес. и более. Можно дополнительно назначить преднизолон в небольших дозах.
На процессы гемокоагуляции и агрегации воздействуют гепарином и антиагрегантами. Гепарин назначают при ХГН нефротического типа со склонностью к тромбозам, при обострении ХГН с наличием выраженных отеков в течение 1,5-2 мес. по 20000-40000 ЕД/сут. Вместе с гепарином назначают антиагреганты - курантил (300-600 мг/сут). При высокой активности ХГН используют так называемую четырехкомпонентную схему, включающую цитостатик, преднизолон, гепарин и курантил. Курс лечения может длиться неделями и даже месяцами. При достижении эффекта дозы препаратов снижают.
Симптоматическая терапия включает назначение мочегонных и антибиотиков при инфекционных осложнениях. Мочегонные препараты назначают при ХГН нефротического типа с выраженными отеками как средство, лишь улучшающее состояние больного (но не оказывающее действия на сам патологический процесс в почках)
При дегидратации и ацидозе практикуют внутривенное капельное введение растворов хлорида натрия и гидрокарбоната натрия. При уремии дополнительно назначают витамины группы В, аскорбиновую кислоту.
Прогноз. Длительность жизни больных ХГН зависит от состояния азотовыделительной функции почек. Содержание мочевины в крови больше 35 ммоль/л следует считать неблагоприятным, свыше 50 ммоль/л - как свидетельство неизбежной гибели животного в течение года.
Использованная литература
www.vetspas.ru
ОРГАНЫ МОЧЕОТДЕЛЕНИЯ
К органам мочеотделения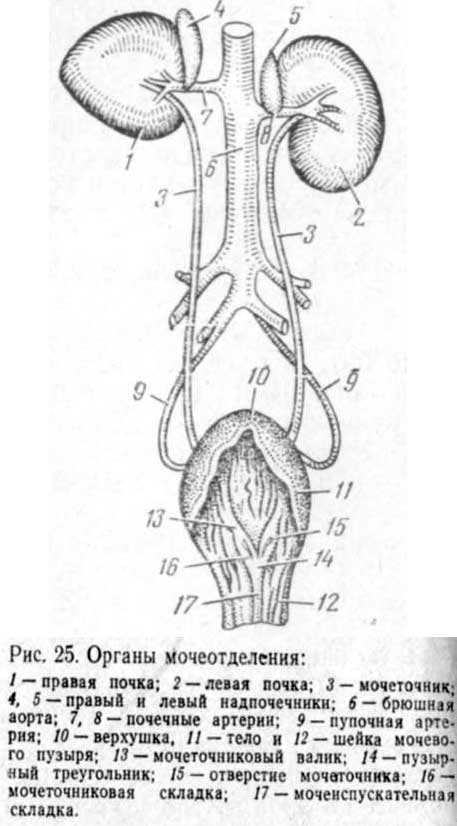 относятся почки, мочеточники, мочеиспускательный канал (рис. 25).
относятся почки, мочеточники, мочеиспускательный канал (рис. 25).
Почки. Различают несколько типов почек: множественные (медведь, дельфин), бороздчатые многососочковые (крупный рогатый скот), гладкие многососочковые (свинья) и гладкие од-нососочковые (мелкие жвачные, лошадь, собака). В почке различают верхнюю и нижнюю поверхности, передний и задний концы, наружный и внутренний края. На внутреннем крае располагаются ворота почки. Почка покрыта фиброзной и жировой капсулами. На разрезе ее видны три зоны: корковая (мочеотделительная), пограничная и мозговая (мочеотводящая). В корковой зоне располагаются почечные тельца, которые состоят из сосудистого клубочка и капсулы. Капсула переходит в извитой каналец, который продолжается в прямые канальцы, открывающиеся на поверхности почечных сосочков (рис. 26).
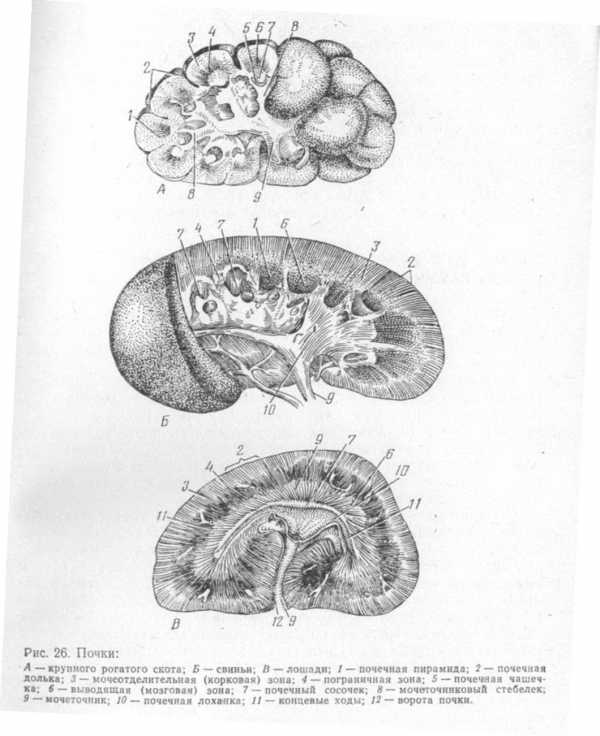 У крупного рогатого скота почки бороздчатые многососочковые. Сосочки окружены чашечками, переходящими в мочеточннковые ветви. Почечная лоханка отсутствует. Правая почка имеет эллипсоидную форму и располагается от 12 ребра до 2-3 поясничного позвонка. Левая почка подвешена на короткой брыжейке, в области 2-5 поясничного позвонка.
У крупного рогатого скота почки бороздчатые многососочковые. Сосочки окружены чашечками, переходящими в мочеточннковые ветви. Почечная лоханка отсутствует. Правая почка имеет эллипсоидную форму и располагается от 12 ребра до 2-3 поясничного позвонка. Левая почка подвешена на короткой брыжейке, в области 2-5 поясничного позвонка.
У мелких жвачных почки гладкие, однососочковые, бобовидной формы.
У свиньи почки гладкие, многососочковые, бобовидной формы, уплощенные. Сосочки окружены чашечками, открывающимися в почечную лоханку. Обе почки лежат на одном уровне под 1-4 поясничными позвонками.
У лошади почки гладкие, однососочковые. Правая сердцевидной формы и расположена от 14-15 ребра до 2 поясничного позвонка, левая - бобовидной формы и лежит от 18 грудного позвонка до 3 поясничного.
Мочеточник выходит из почечной лоханки и направляется вниз и назад к верхней стенке мочевого пузыря, проходит его мышечный слой, следует некоторое расстояние в его стенке и открывается
Гтенка мочеточника состоит из трех в полость мочевого пузыря. Мышечного и серозного, слоев: слизистого (переходный эпи ии)мыш ают
Мочевой пузырь Стенкамочевого пузыря состо; верхушку, тело и шейку рис. V) мышечной и серозной два мочеточниковых валика, от которых к шейке тянутся мочеточ никовые складочки, образующие пузырный треугольник.
Серозная оболочка образует связки пузыря: правую и левуи пузырнопупочные для крепления к стенкам таза и среднюю пузыр нопупочную - к брюшной стенке.
Мочеиспускательный канал служит для выведения мочи из мочевого пузыря и заканчивается у самцов на головке полового члена, а у самок - в мочеполовом преддверии влагалища. Слизиста оболочка выстлана переходным эпителием. Мышечная оболочк мочеиспускательного канала состоит из гладкой мышечной ткани Мочеиспускательный канал снабжен также мышцей M04eHcnycKaJ тельного канала из поперечнополосатой мышечной ткани.
| ОРГАНЫ ДЫХАНИЯ → |
Похожий материал по теме:
СТРОЕНИЕ ПОЗВОНКА Строение позвонка. Позвонок относится к типу коротких сим-, метричных костей. Каждый позвонок сост...
СОЕДИНЕНИЕ КОСТЕЙ СКЕЛЕТА. Соединение костей скелета. Различают непрерывное и прерывное соединение костей. Непрерывн...
СКЕЛЕТ КОНЕЧНОСТЕЙ Скелет конечностей. Различают скелет передней (грудной) и задней (тазовой) конечностей. В сос...
СКЕЛЕТ ГОЛОВЫ (ЧЕРЕП) Скелет головы (череп). Кости черепа в основном относятся к типу плоских костей. Многие кос...
СИСТЕМА ОРГАНОВ ПРОИЗВОЛЬНОГО ДВИЖЕНИЯ СКЕЛЕТ Скелет - это пассивный отдел органов движения, состоящий из кост...
zhivotnovodstvo.net.ru
Поясничный отдел позвоночника состоит из 7 позвонков. У кошки это число постоянное, у собаки иногда бывают 6 либо 8 позвонков (6 позвонков часто у такс), у каждого 7-го животного.
Поясничные позвонки имеют массивное тело, которое отличается наибольшей, после
II шейного позвонка, длиной. IY, Y и YI поясничные позвонки – самые большие. Головки позвонков и ямки позвонков плоские, имеют центральную выемку. Вентральный гребень слегка намечен. На суставных отростках фасетки плоские. Вблизи каудальных суставных отростков выступают добавочные отростки. Вентральные гребни отсутствуют. Поперечнореберные отростки сильно наклонены кранио-вентрально; длина их увеличивается в каудальном направлении, концы утолщены. Мощные, длинные остистые отростки наклонены краниально, начиная с IY позвонка, имеют одинаковую длину. Сосцевидные отростки хорошо развиты, высокие. Межпозвоночные отверстия относительно узкие. Междуговые пространства узкие, между последним поясничным позвонком и крестцом междуговое пространство превращается в отверстие, через котрое можно осуществить доступ к позвоночному каналу. Позвоночный канал достигает максимальной ширины в области II – YI позвонков.
Крестцовый отдел скелета у собаки и кошки состоит из 3 крестцовых позвонков, которые срастаются на второй год жизни. Однако у такс крестец бывает часто образован 4 позвонками у каждого 3-го животного. В норме крестец представляет собой короткую кость. Задние и передние концы его – головка и ямка плоские. На вентральной тазовой поверхности неотчетливо видны поперечные линии и спереди – невысокий мыс. Позвоночный канал заметно сужается, особенно у собаки. Только поперечные отростки II сегмента отходят в стороны в виде латеральных крестовых гребней. Первый и частично второй сегмент участвует в образовании крыльев крестца.Остистые отростки слились только основаниями, верхушки их обособлены. Ушковидные суставные поверхности обращены латерально. Краниальные суставные отростки заменены плоскими фасетками, а каудальные выражены только на последнем позвонке. У кошки дуги крестоцовых позвонков срастаются, остистые же отростки, длина которых уменьшается каудально, заметно отделены друг от друга. У собаки дуги позвонков и основания остистых отростков слились в срединный крестцовый гребень, на котором их несросшиеся концы имеют вид бугров. Краниальные суставные отростки I крестцового позвонка возвышаются как самостоятельные костные выступы, поверхности которых лежат в медио-дорсальной плоскости. Следующие за ними суставные отростки образуют небольшие бугорки на каждой из боковых частей крестца. Каудальные суставные отростки III крестцового позвонка опять-таки отстоят отдельно и в дорсо-латеральном направлении возвышаются над задним концом крестца. Дорсальные и вентральные ветви I и II крестцовых нервов выходят через дорсальные и вентральные крестцовые отверстия. Позвонки срастаются в возрасте 6 месяцев.
Количество хвостовых позвонков может колебаться от 20 до 23. Дужки имеются на первых 5-6. Шилообразные остистые отростки загнуты каудально. Сохраняются краниальные и каудальные суставные отростки. На краниальных суставных отростках располагаются сосцевидные. Поперечнореберные отростки большие, длинные, с утолщенными концами, направленными вентро-каудально. Гемальные дужки или прирастают к телам позвонков на их краниальных концах, или соединяются с ними суставами. Рудименты гемальных дуг обнаруживаются на всех позвонках, что придает им характерную булавовидную форму, так как на краниальных концах тел сохраняются еще рудименты дужек и поперечных отростков.
studfiles.net
Почки выполняют много функций, необходимых для жизни собаки. Они фильтруют и выводят с помощью мочи из организма токсичные шлаки, обеспечивают необходимый уровень кальция и витамина D.
Почки поддерживают необходимый уровень количества жидкости в организме и выделяют гормоны, влияющие на выработку красных кровяных телец. Болезни почек стоят на втором месте среди причин смертности у собак.
Заболевания почек могут возникать по следующим причинам:
Чаще всего у собак встречаются не острые, а хронические заболевания почек. Они проходят медленно, до нескольких лет, сопровождаясь постепенным ухудшением состояния. В этом процессе почки претерпевают необратимые изменения и заболевание становится неизлечимым.
При пиелонефрите воспаляется соединительная ткань почек и почечных лоханок. Как правило, природа этого заболевания бактериальная и возникает в результате инфекционных процессов половых органов. Поражаются в основном обе почки.
 При этом у животного:
При этом у животного:
Болезнь может протекать настолько внезапно, что животное погибает за 12 часов. При хроническом течении заболевания животное истощается, становится вялым, при мочеиспускании испытывает боль.
При нефрите у собак воспаляется паренхима почек и поражаются сосуды клубочков (гломерулонефрит). Заболевание имеет иммуноаллергическую природу и проявляется снижением аппетита, повышением температуры тела, угнетением. Животные часто неестественно выгибают спину, появляются отеки век, межчелюстного пространства, живота, бедер, рвота, диспепсические явления. Его слизистые оболочки бледнеют. Как вторичное явление может развиться бронхит и бронхопневмония.
Тревожными и опасными для жизни являются симптомы азотемической уремии:
Чаще всего у собак бывает хроническая почечная недостаточность. Она опасна тем, что почки не могут вместе с мочой выводить продукты метаболизма. В результате в крови накапливаются токсичные вещества: азот, аммиак, кислоты и другие. При этой болезни у животного наблюдаются следующие признаки:
На тяжелой стадии у собаки развивается анемия и животное впадает в кому. Следует учитывать, что похожие симптомы указывают и на такие болезни, как сахарный диабет у собаки, поэтому диагноз устанавливается только после полного обследования животного. Однако эти признаки проявляются очень поздно, на том этапе, когда уже фактически утрачено более 70-80% функций почек.
В первую очередь необходимо не допустить обезвоживания организма, поскольку почки не справляются со своими функциями и вместе с мочой выводится вся жидкость. У собаки всегда должна быть свежая вода. В самых серьезных случаях ветеринары подкожным путем вводят собаке жидкость. Собаке необходимо обеспечить правильное питание, снизив количество шлаков, то есть употребление соли, белка и фосфора. В рацион необходимо ввести железо и витамины группы B.
Если собака ест сухой корм, можно перейти на специальную почечную диету, которую выпускают некоторые производители, например, Hill’s и Royal Canin. Необходимо и своевременное медикаментозное лечение, которое должно быть систематическим и поддерживающим, направленным на детоксикацию организма.
Курс лечения антибиотиками должен быть тщательно выверен и лекарства выбираются с наименьшей нефротоксичностью. Так, при почечных заболеваниях противопоказаны тетрациклины, полимиксины, аминогликозиды, цефалоспорины. Потому назначать лечение, как и ставить диагноз, должен только ветеринар.
dogsecrets.ru
К мочеобразующему отделу выделительной системы относятся почки - парные паренхиматозные органы. Снаружи почка покрыта соединительнотканной капсулой, от которой отходят септы, делящие орган на слабо выраженные дольки. Анатомически почка имеет бобовидную форму. В ней различают корковое и мозговое вещество. Корковое вещество расположено со стороны выпуклой части почки. Оно образовано системой извитых канальцев нефронов и почечными тельцами, а мозговое вещество представлено прямыми канальцами нефронов и собирательными трубками. В совокупности те и другие формируют паренхиму органа. Строма почки представлена тонкими прослойками рыхлой соединительной ткани, в которой проходят многочисленные кровеносные и лимфатические сосуды и нервы.
Структурными и функциональными единицами почек являются нефроны, представляющие собой систему слепо начинающихся трубочек, выстланных одним слоем эпителиальных клеток – нефроцитов, высота и морфологические особенности которых в различных отделах нефронов не одинаковы. Длина одного нефрона, например, у человека 30-50 мм. Всего же их примерно 2 млн., поэтому общая их длина до 100 км, а поверхность составляет около 6 м2.
Различают 2 типа нефронов: корковые и околомозговые (юкстамедуллярные), система канальцев которых располагается толи в корковом, толи преимущественно в мозговом веществе. Слепой конец нефрона представлен капсулой, которая охватывает сосудистый клубочек и вместе с ним образует почечное тельце. От капсулы начинается проксимальный извитой каналец, который продолжается в прямой и далее в нисходящий и восходящий тонкие отделы, образующие петлю, переходящую в дистальный прямой и далее извитой канальцы. Дистальные извитые канальцы нефронов впадают во вставочные отделы, которые образуют собирательные трубки, являющиеся начальными отделами мочевыводящих путей.
Капсула нефрона - чашевидное полостное образование, ограниченное двумя листками – внутренним и наружным. Наружный листок капсулы состоит из плоских нефроцитов. Внутренний же листок представлен особыми клетками – подоцитами, которые имеют крупные цитоплазматические выросты – цитотрабекулы, а от них отходят более мелкие отростки цитоподии. Этими отростками подоциты прилежат к трехслойной базальной мембране, с которой с противоположной стороны граничат эндотелиоциты гемокапилляров сосудистого клубочка почечного тельца. В совокупности подоциты, трехслойная базальная мембрана и эндотелтоциты формируют почечный фильтр (рис. 38).
Помимо этого между гемокапиллярами сосудистого клубочка находится мезангий, в составе которого имеется 3 вида мезангиоцитов: 1) гладкомышечные, 2) макрофаги оседлые и 3) макрофаги транзитные (моноциты). Гладкомышечные мезангиоциты синтезируют матрикс мезангиума. Сокращаясь под действием ангиотензина, вазопрессина и гистамина, они регулируют клубочковый кровоток, а макрофаги с помощью Fс-рецепторов узнают и фагоцитируют антигены.
|
|
Рис. 38. Схема строения почечного фильтра. 1 – эндотелиоцит гемокапилляра почечного тельца; 2 – трёхслойная базальная мембрана; 3 – подоцит; 4 – цитотрабекула подоцита; 5 – цитопедикулы; 6 – фильтрационная щель; 7 – фильтрационная диафрагма; 8 – гликокаликс; 9 – полость капсулы почечного тельца; 10 – эритроцит.
Почечный фильтр участвует в 1-й фазе фильтрации содержимого плазмы крови в полость капсулы нефрона. Он обладает избирательной проницаемостью: задерживает отрицательно заряженные макромолекулы, форменные элементы и белки плазмы (антитела, фибриноген). В результате такой избирательной фильтрации образуется первичная моча. Повышению скорости фильтрации способствует предсердный натрийуретический фактор (ПНУФ).
Проксимальный отдел нефрона образован низкими призматическими или кубическими клетками, характерной особенностью которых является наличие щеточной каемки на апикальном полюсе и базального лабиринта, образованного впячиваниями базальной части плазмолеммы, между которыми располагаются митохондрии. Здесь осуществляется обратное всасывание в кровь воды, электролитов, глюкозы (100%), аминокислот (98%), мочевой кислоты (77%), мочевины (60%).
Тонкий отдел петли нефрона выстлан плоскими клетками, а восходящая её часть и извитой дистальный отдел образованы такими же кубическими нефроцитами, как и в проксимальном отделе, однако у них нет базальной исчерченности и не выражена щеточная каемка. В названных отделах происходит обратное всасывание электролитов и воды.
Нефроны впадают в собирательные трубки, выстланные высоким цилиндрическим эпителием, среди клеток которого различают светлые и темные. Темные клетки, как полагают, вырабатывают соляную кислоту, которая подкисляет мочу, а светлые - участвуют в обратном всасывании воды и электролитов, а также в продукции простагландинов.
Со стороны вогнутой части (ворот) почки в неё входит почечная артерия и выходят мочеточник и почечная вена. Почечная артерия, войдя в ворота органа, дает междолевые ветви, которые по междолевым соединительнотканным септам (между мозговыми пирамидами) доходят до границы между корковым и мозговым веществом, где образуют дуговые артерии. От дуговых артерий в сторону коркового вещества отходят междольковые артерии, отдающие ветви к почечным тельцам корковых и околомозговых нефронов. Эти ветви получили название приносящих артериол. В почечном тельце приносящая артериола распадается на множество капилляров сосудистого клубочка. Капилляры сосудистого клубочка, собираясь вместе, образуют выносящую артериолу, которая вновь распадается на систему гемокапилляров перитубулярной сети, оплетающей извитые канальцы нефрона. Гемокапилляры перитубулярной сети коркового вещества, собираясь вместе, образуют звездчатые вены, которые переходят в междольковые вены и далее - в дуговые, а затем в междолевые вены, формирующие почечную вену. Выносящие артериолы сосудистых клубочков околомозговых нефронов распадаются на ложные прямые артериолы, направляющиеся в мозговое вещество, и далее на мозговую перитубулярную сеть капилляров, которые переходят в прямые венулы, впадающие в дуговые вены. Особенностью выносящих артериол корковых нефронов является то, что их диаметр меньше, чем в приносящих артериолах, что создает необходимые условия для фильтрации плазмы в полость капсулы нефрона, в результате чего образуется первичная моча. Диаметр приносящих и выносящих артериол околомозговых нефронов одинаков, поэтому в них не происходит фильтрация плазмы, а функционально они участвуют в своеобразной разгрузке почечного кровотока.
Эндокринный аппарат почек принимает участие в регуляции общего и почечного кровотока и кроветворения.
1. Ренин-ангитензиновый аппарат (юкстагломерулярный аппарат - ЮГА), в состав которого входят Юкстагломерулярные клетки, Располагающиеся в стенке приносящих и выносящих артериол, Плотное пятно («натриевый рецептор») – нефроциты той части дистального извитого канальца, которая прилежит к почечному тельцу между приносящей и выносящей артериолами, Юкставаскулярные клетки, располагающиеся в треугольнике между плотным пятном и приносящей и выносящей артериолами, и Мезангиоциты (риc. 39). Юкстагломерулярные клетки и, возможно, мезангиоциты ЮГА секретирует в кровь ренин, который катализирует, образование ангиотензинов, вызывающих сосудосуживающий эффект, а также стимулирует продукцию альдостерона в корковом веществе надпочечников и вазопрессина (АДГ) в переднем отделе гипоталамуса. Альдостерон усиливает реабсорбцию Na+ и Cl - в дистальных отделах нефронов, а вазопрессин - воды в остальных отделах нефронов и собирательных трубках, вследствие чего повышается артериальное давление (АД). Полагают, что юкставаскулярные клетки вырабатывает эритропоэтины.
|
|
Рис. 39. Структуры юкстагломерулярного аппарата. A – приносящая артериола; J - юкстагломерулярные клетки; MD - плотное пятно; L – юкставаскулярные клетки.
2. Простагландиновый аппарат - антагонист ЮГА: расширяет сосуды, увеличивает почечный (клубочковый) кровоток, объём выделяемой мочи и экскрецию Na+. Стимулом для его активации является ишемия, вызываемая ренином, в результате чего в крови повышается концентрация ангиотензинов, вазопрессина, кининов. Простагландины синтезируются в мозговом веществе нефроцитами петель нефрона, светлыми клетками собирательных трубок и интерстициальными клетками стромы почек.
3. Калликреин-кининовый комплекс обладает сильным сосудорасширяющим эффектом, повышает натрийурез и диурез вследствие угнетения обратного всасывания натрия и воды в канальцах нефронов.
Кинины - низкомолекулярные пептиды, образующиеся из белков-предшественников - кининогенов, которые поступают из плазмы крови в цитоплазму нефроцитов дистальных канальцев нефронов, где они при участии ферментов калликреинов превращаются в кинины. Калликреин-кининовый аппарат стимулирует выработку простагландинов. Следовательно, сосудорасширяющий эффект является следствием стимулирующего действия кининов на продукцию простагландинов.
veterinarua.ru
Pragueratter | Все права защищены © 2018 | Карта сайта